מחלות רקע והרדמה במבוגרים - מחלות מערכת העיכול
- פרטים
- נוצר ב 17 יולי 2013
- נכתב על ידי דר' גרג'י יונתן
- כניסות: 347417
מחלות מערכת העיכול
רפלוקס/צרבת- GERD- Gastro-Esophageal Reflux Disease
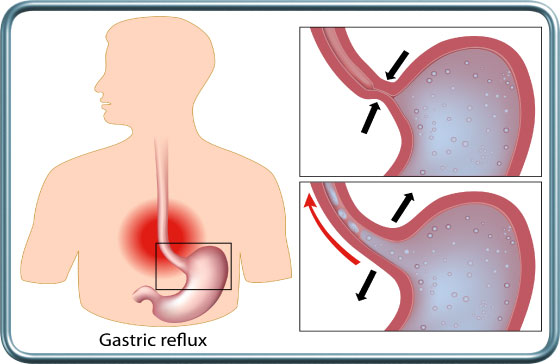
רפלוקס קיבה-וושט הינו מעבר לא תקין של תוכן קיבה אל הוושט. מצב זה מתבטא בצרבות, כאבים בחזה ותחושת עליית נוזל חומצי. לעיתים מצב זה מתבטא בהאצת עששת השיניים ובמצבים נשימתיים כולל שיעול כרוני ואספירציות ודלקות ריאה חוזרות. מצב זה מעלה את הסיכון לאספירציה של תוכן קיבה לריאות במהלך השריית ההרדמה ומצריך התייחסות מיוחדת. מעבר לצום שלפני ניתוח מתוכנן יש ליטול תרופות מסוגים שונים (H2 blockers כגון זנטק- מפחית את נפח וחומציות נוזל הקיבה (צריך להנתן 1-2 שעות לפני ההרדמה), PPIs כגון לוסק- מפחית את נפח וחומציות נוזל הקיבה (צריך להנתן 12 שעות לפני ההרדמה), פרמין- מגביר את תנועתיות הוושט והקיבה ומזרז ריקון הקיבה (ניתן 1-2 שעות לפני ההרדמה), סודיום ציטרט- יכול להנתן זמן קצר לפני השריית ההרדמה ומפחית את חומציות נוזל הקיבה אך מעלה את נפחו). אספירציה של תוכן קיבה לריאות מסכנת בדלקת ריאות קשה.
צורת השריית ההרדמה במצב זה (Rapid sequence induction) מאופיינת במתן חומרי הרדמה ומרפי שרירים מהירי פעולה על מנת לצמצם למינימום את הזמן שבין אבדן הרפלקסים המגינים על נתיב האויר לבין אבטוח נתיב האויר ע"י צינור הנשמה עם בלונית. במהלך מתן התרופות מופעל לחץ על סחוס הקריקואיד בצוואר על מנת לחסום את הוושט אל מול עליה של תוכן קיבה.
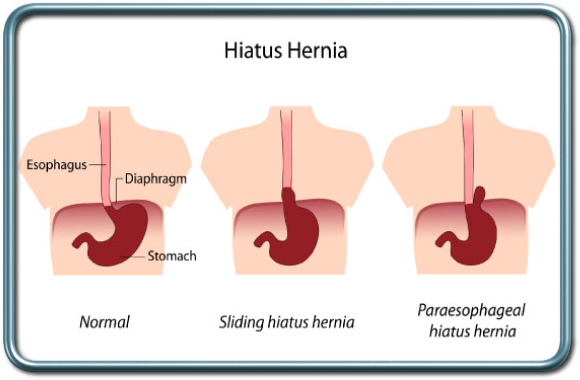
בקע סרעפתי- Diaphragmatic hernia
הקיבה הינה איבר בטני והיא ממוקמת באופן תקין מתחת לסרעפת, המפרידה בין חלל הבטן והחזה. בקע סרעפתי הינו פגם בסרעפת דרכו חלק מהקיבה עולה אל בית החזה. ישנם שני סוגים של בקע סרעפתי-
בקע גולש –Sliding Hernia- זהו הסוג השכיח ביותר. מעבר הוושט-קיבה (נקודת החיבור בין הוושט והקיבה) עולה לעבר החזה. בקע זה מטופל בדרך כלל שמרנית אלא אם כן מלווה ברפלוקס קשה עם דלקת של הוושט, אספירציות וסיבוכים נשימתיים, דימומים, או אם הבקע גדול מאד.
בקע פארא-אסופגיאלי- Paraesophageal Hernia- המעבר וושט-קיבה נותר בבטן ורק חלק מהקיבה (הפונדוס) עולה לבית החזה, עטוף בקרום צפק. מצב זה עלול לגרום לכליאת הפונדוס (חלק של הקיבה), לחסימה ולדימום ומצריך תיקון ניתוחי.
ההכנה לניתוחים בחולים הסובלים מבקע סרעפתי דומה להכנת חולה הסובל מרפלוקס (GERD)- ראה לעיל'.
דלקת כבד כרונית, אי ספיקת כבד- Chronic Hepatitis, Liver Failure
הפרעה כבדית עשויה להתבטא במגוון רחב של הסתמנויות המערבות את רוב מערכות הגוף.
מבחינה מטבולית- תתכן רמת גלוקוז נמוכה, הפרעה במאזן החומצה-בסיס בדם, מטבוליזם מוגבר, צהבת, הפרעה במטבוליזם הכולסטרול והשומנים, הפרעה בייצור חלבונים לרבות אלבומין, גורמי קרישה וחלבוני פלסמה נוספים, הפרעה בפירוק הורמונים, תרופות וחומרים רעילים.
מערכת הלב וכלי הדם – תפוקת הלב עולה, תנגודת כלי הדם הפריפרים יורדת, לחץ הדם הריאתי עולה, לחץ הדם במערכת הפורטלית עולה ויוצר דליות באיזורים שונים בגוף לרבות הוושט (דליות אלה עלולות להקרע ולגרום לדמם מסיבי).
הריאות- הרחבת כלי דם ריאתיים יוצרים הפרעה חמצונית (hepato-pulmonary syndrome). מיימת בטנית יוצרת לחץ על הריאות והפרעה רסטרקטיבית בתפקודן. תפליטים פלאורלים תורמים להפרעה הריאתית.
כליות- מחלה כבדית קשה מאופיינת ב- hepato-renal syndrome- הפרעה כלייתית
בעיות נוירולוגיות- אנצפלופתיה (הפרעה בתפקוד המוח) בדרגות שונות, בצקת מוחית.
המאטולוגית- אנמיה מחסרים תזונתיים, דיכוי מח העצם, הפרעה בקרישת הדם עקב ירידה בייצור גורמי קרישה בכבד, ודימומים מדליות וושטיות.
מועדות לזיהומים מאפיינת גם היא חולים במחלת כבד מתקדמת.
הגורמים למחלת כבד הם רבים ונחלקים לגורמים חריפים וכרוניים. הפרעה כבדית חריפה (אקוטית) קשורה בעיקר לזיהומים וירלים ותגובה לתרופות ורעלנים. הפרעה כבדית כרונית עשויה להווצר כתוצאה מזיהום וירלי כרוני (הפטיטיס B, C ), חסימה במסלול המרה, שימוש כרוני באלכוהול, רעלנים, תרופות, מחלות אוטואימוניות ומחלות מטבוליות שונות.
חולים במחלת כבד המועמדים לניתוח והרדמה מצויים בסיכון מוגבר. ישנן מערכות דירוג המתבססות על מאפיינים קליניים ומעבדתיים של החולים במחלת כבד ויוצרות מדרג של חומרת המחלה. מערכת הדירוג child pugh criteria) מדרגת את החולים לדרגה A, B, C כאשר דרגה C היא הקשה ביותר.
חולים בדרגה A מצויים בסיכון בינוני ועשויים להיות מועמדים לרוב סוגי הניתוחים תוך הכנה מתאימה. הערכה קדם ניתוחית צריכה לכלול זיהוי הגורם להפרעה הכבדית, בדיקות דם הכוללות ספירת דם, תפקודי קרישה ותפקודי כליה. במהלך ההרדמה יהיה על המרדים להמנע מתרופות המופרשות בכבד. אופן הפעולה של תרופות רבות משתנה בעקבות מחלה כבדית. הרדמה אזורית היא אפשרית במידה והקרישה תקינה. לאחר הניתוח נדרש ניטור תפקודי הכבד ויש לשקול אשפוז במסגרת טיפול נמרץ.
חולים בדרגה B או C מצויים בסיכון משמעותי (עד 80% תמותה סביב הניתוח) ויש לבצע בהם רק ניתוחים דחופים או מסכני חיים או פרוצדורות שמטרתן טיפול בתחלואה הכבדית (למשל porto-systemic shunt). חולים אלה יעברו בירור טרום ניתוחי נרחב יותר הכולל הערכת תפקוד הלב והסבילות למאמצים (כולל בדיקת אקו לב), הערכת תפקוד הריאות (כולל בדיקת דם לגזים), בדיקות דם להערכת רמת האלקטרוליטים, תפקודי הכליה, תפקודי הקרישה וספירת הדם. הערכות לניתוח בחולים אלה מצריך הכנה מראש של מוצרי דם רבים (כולל פלסמה ותאי דם אדומים) מחשש לדימום רב במהלך הניתוח. תיקון הפרעות קרישה צריך להעשות טרם הניתוח. הרדמה אזורית תשקל בכובד ראש שכן הפרעות קרישה עלולות לגרום לסיבוכי הרדמה אזורית (כגון המאטומה אפידורלית). ניטור החולה מורכב וכולל לרוב קטטר עורקי לניטור המשכי של לחץ הדם ולקיחת דגימות דם חוזרות, קטטר ורידי מרכזי, קטטרים פריפרים גדולים למתן מהיר של נוזלים ומוצרי דם ולעיתים אמצעים נוספים לניטור תפקוד מערכת הלב וכלי הדם (אקו וושטי, קטטר בעורק הריאה ואחרים. ניטור תפקודי הקרישה נעשה גם במהלך הניתוח באמצעות בדיקות דם. לעיתים יש צורך בשימוש באמצעים נוספים לשימור דם החולה מהשדה הניתוחי (cell saver). שימור תפקוד הכבד נעשה תוך שימור נאות של תפקוד מערכת הלב וכלי הדם ולעיתים שימוש בתרופות מגנות (כדוגמת N acetyl cystein במצבים חריפים).
חולים אסימפטומטים (אין כלל תסמינים המיוחסים למחלת כבד) המועמדים לניתוח ובבדיקת דם נמצאו חריגות בתפקודי הכבד- במידה ומדובר בניתוח אלקטיבי יש לדחות את הניתוח ולברר את הגורם לעליה ברמת אנזימי הכבד טרם הניתוח. במידה ומדובר בניתוח דחוף יש לבצע את הניתוח תוך ניטור תוך ניתוחי ובתר ניתוחי מתאים.






